वायरस एक सूक्ष्म जीव होते हैं जिन्हें माइक्रोस्कोप से नहीं देखा जा सकता है। इनके आनुवंशिक पदार्थ में DNA और RNA छोटे-छोटे जीन के रूप में होते हैं, जो प्रोटीन की एक परत से घिरे हुए होते हैं।
वायरस जीवित कोशिका में प्रवेश करते हैं, कोशिका की मशीनरी पर कब्जा करके और वायरस पैदा करते है। कुछ वायरस अपने आनुवंशिक पदार्थ को होस्ट की कोशिका में डाल कर वायरस उत्पन्न करते हैं जिससे कोशिका के जीन प्रभावित होते हैं और कार्सिनोजेनेसिस (carcinogenesis) शुरु कर सकते हैं। कैंसर की कोशिकाएं बनने की प्रक्रिया को कार्सिनोजेनेसिस कहते हैं।
इंसानों के कई कैंसर को वायरस से संबंधित पाया गया है। इंसानों के सभी कैंसर में वायरस की वजह से 15% कैंसर होते हैं जिससे वैश्विक कैंसर का बोझ बढ़ता है।
आमतौर पर, एक वायरल संक्रमण को कैंसर बनने में कई साल लग जाते हैं। इसके अलावा सिर्फ वायरल संक्रमण ही कैंसर का कारण नहीं होते हैं, साथ में और भी कई कारक इसके लिए जिम्मेदार होते हैं जैसे आनुवंशिक प्रवृति, म्यूटेशन, इम्यून का कम काम करना, कार्सिनोजेन के संपर्क में आना आदि।
वायरस से कैंसर कैसे होता है?
वायरस जिनसे कैंसर होता है, जिन्हें ओंकोवायरस (oncoviruses) भी कहते हैं, वे ऐसे संक्रमण करते हैं जो लंबे समय तक रहते हैं, जबतक वायरल कण का उत्पादन न के बराबर हो जाता है। ये संक्रमण पूरी जिंदगी इंसान के साथ रह सकता है।
प्रक्रिया के हिसाब से ओंकोवायरस दो तरीके के होते हैं – डायरेक्ट या इनडायरेक्ट कार्सिनोजेन (direct or indirect carcinogen)।
डायरेक्ट कार्सिनोजेनिक वायरस में वायरल ओंकोजीन होते हैं (जेनेटिक मैटेरियल जिससे कैंसर सक्रिय होते हैं), जिससे कैंसर की कोशिकाएं बनती हैं।
कुछ वायरस के रेप्लीकेशन (retroviruses) में उनके जेनेटिक मैटेरियल को होस्ट के जेनेटिक मैटेरियल से मिलना होता है, जिसकी वजह से शरीर में जिन प्रक्रियाओं से ट्यूमर का बढ़ना रुकता है वो दब जाते हैं।
कुछ ऐसे वायरस भी हैं, जो अपने खुद के कैंसर पैदा करने वाले जेनेटिक मैटेरियल को अभिव्यक्त करके होस्ट की कोशिका को कैंसर कोशिका में बदल सकते हैं।
इनडायरेक्ट वायरस या तो लंबे समय तक चलने वाले पुरानी सूजन और ऑक्सीडेटिव स्ट्रेस को सक्रिय करके लगातार स्थानीय कोशिकयों को नष्ट करते हैं या फिर इम्यूनोसप्रेशन उत्पन्न करके ट्यूमर के खिलाफ काम करने वाले निगरानी की प्रक्रिया को कम या खत्म करते हैं।
जहां अधिकतर वायरस दोनों में से किसी भी प्रक्रिया का इस्तेमाल करके कैंसर का कारण बनते हैं, वहीं कुछ ऐसे भी हैं जो दोनों प्रक्रियाओं का इस्तेमाल करते हैं।
कौन से वायरस की वजह से कैंसर होता है?
कैंसर पैदा करने वाले कुछ वायरस इस प्रकार हैं –
हेपटाइटिस B वायरस (HBV) और हेपटाइटिस C वायरस (HCV)
HBV और HCV ऐसे वायरस हैं, जिनसे एक्यूट और क्रोनिक वायरल हेपटाइटिस (लिवर का एक तरह का रोग) होते हैं। क्रोनिक संक्रमण से इंसान के लिवर कैंसर होने की संभावना बढ़ जाती है।
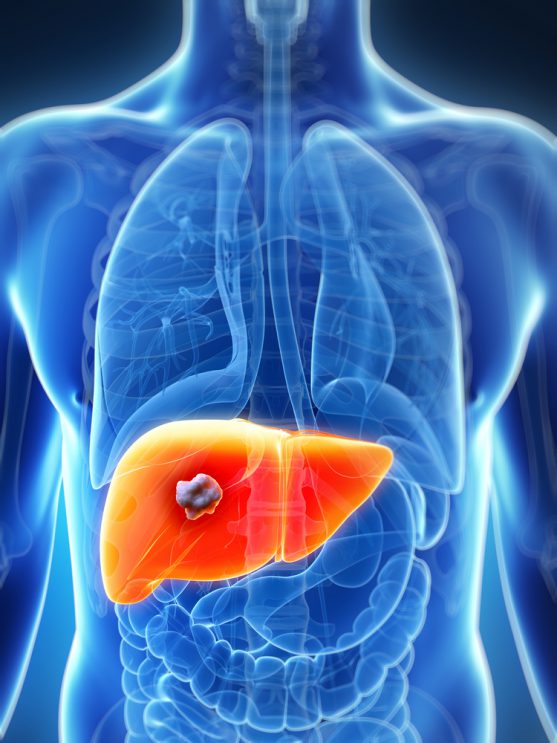
एक्यूट संक्रमण को क्रोनिक संक्रमण में तब्दील होने की संभावना कई मुद्दों पर निर्भर करती है, जिसमें संक्रमण के समय इंसान की उम्र भी शामिल है।
लगभग 90% एक्यूट संक्रमण जन्म के तुरंत बाद (perinatal period) और 20% बचपन में क्रोनिक चरण में बढ़ते हैं।
HBV और HCV एक इंसान से दूसरे इंसान में इन तरीकों से फैल सकता है –
- असुरक्षित सेक्स
- पहले से इस्तेमाल की हुई सुई को उपयोग
- प्रसव के समय खून का ट्रांसफ्यूजन
HBV मानव के जेनेटिक मैटेरियल से खुद को एक कर के लिवर की कोशिकाओं में रेप्लीकेट होते हैं। इससे लिवर की कई प्रक्रियाओं से कार्सिनोजेनिक गतिविधि बढ़ती है
HBV की तुलना में HCV के क्रोनिक संक्रमण करने की सम्भावना ज्यादा रहती है जिससे लिवर खराब हो जाता है या कैंसर होता है।
HCV मानव जेनेटिक मैटेरियल में नहीं मिल पाते। लंबे समय तक होने वाले HCV संक्रमण नॉन हॉजकिन लिंफोमा जैसे कैंसर से संबंधित पाए गए हैं।
कापोसी सारकोमा से संबंधित हर्पीसवायरस (KSHV)
कापोसी सारकोमा से संबंधित हर्पीस वायरस, जिसे ह्यूमन हर्पीस वायरस–8(HHV–8) भी कहते हैं ,कापोसी सारकोमा होने वाले मरीज के लगभग हर ट्यूमर में पाया जाता है।
HHV–8 खून और लिम्फ की वाहिकाओं को घेरने वाली कोशिकाओं को संक्रमित करता है, जिससे कोशिकाएं अनियंत्रित होकर बढ़ने लगती हैं। अंत में इन बदलावों से कोशिकाएं कैंसर की कोशिकाओं में बदल जाती हैं।
कापोसी सरकोमा एक धीमी गति से बढ़ने वाला, दुर्लभ कैंसर है, जो त्वचा के ठीक नीचे लाल-बैंगनी या नीले-भूरे रंग के ट्यूमर से होती है। HHV–8 वायरस आमतौर पर खून द्वारा, यौन संबंधों से, मुंह की लार से और कुछ मामलों में मां से बच्चे में फैलता है।
भले ही, HHV-8 संक्रमण शरीर में लंबे समय तक मौजूद रहता है, ये हर इंसान में कापोसी सारकोमा नहीं बनाते हैं। कुछ लोगों में ऐसी स्तिथियों की वजह से जिनसे इम्यून सिस्टम कमज़ोर होता है जैसे एचआईवी, या ऑर्गन ट्रांसप्लांट के बाद इम्यून के कमज़ोर होने की वजह से ये बीमारी होने की ज्यादा संभावना रहती है।
कापोसी सारकोमा HIV पॉजीटिव लोग जिनका इलाज न हुआ हो, उनमें आम है l
HHV-8 संक्रमण से कुछ दुर्लभ खून के कैंसर और मल्टी सेंट्रिक कैसलमैन डिसीज (लिंफ नोड्स का बढ़ना) भी होते हैं जिनसे लिंफ नोड्स के कैंसर हो सकते हैं।
मर्केल सेल पोलियो वायरस (MCV)
मर्केल सेल पोलियोमा वायरस (MCV) एक दुर्लभ प्रकार के त्वचा के कैंसर (skin cancer) पैदा करते हैं जिसे मर्केल सेल कार्सिनोमा कहते हैं (MCC)।
MCV से संक्रमित ज्यादातर लोगों में कोई लक्षण नहीं दिखाई देते हैं। कुछ लोगों में MCV से मानव की कोशिकाओं के DNA प्रभावित हो सकते हैं, जिससे कैंसर हो सकता है।
इस वायरस के फैलने की प्रक्रिया इतनी स्पष्ट नहीं है, लेकिन ये वायरस शरीर के अलग-अलग हिस्सों में पाया गया है जैसे त्वचा और लार में।
MCV के जेनेटिक मैटेरियल लगभग 80% ट्यूमर में पाए जाते हैं जिससे इस वायरस की भूमिका MCC कार्सिनोजेनेसिस में पाई जाती है।
MCC जिसे त्वचा का न्यूरोएंडोक्रिन कार्सिनोमा भी कहते हैं, उन लोगों में पाया जाता है जो धूप में ज्यादा रहते हैं या जिनके इम्यून सिस्टम कमजोर होते हैं। इस प्रकार के कैंसर में त्वचा के बाहरी परत की कोशिकाएं जिन्हें मर्केल सेल भी कहते हैं, वे प्रभावित होती हैं जिनका काम सेंसरी होता है जैसे बनावट की पहचान करना और अन्य।
ह्यूमन पैपिलोमा वायरस (HPV)
ह्यूमन पैपिलोमा वायरस (HPV) 150 वायरस का एक समूह है जिनसे पैपिलोमा या मस्से होते हैं। ये वायरस आमतौर पर त्वचा, मुंह के म्यूकस की झिल्ली, गले या वजाइना को संक्रमित कर सकते हैं।
कई प्रकार के HPV को ज्यादा खतरनाक की श्रेणी में रखा गया है, क्योंकि यह अलग -अलग तरह के कैंसर से संबंधित होते हैं। इन वायरस में HPV–16 शामिल है जो इनवेसिव सर्वाइकल कैंसर से जुड़ा हुआ है और HPV–18 है जो कि स्क्वामस सेल कार्सिनोमा से जुड़ा हुआ है।
HPV त्वचा से त्वचा का संपर्क होने पर फैलता है, आमतौर पर यौन संबंध के दौरान।
भले ही, HPV संक्रमण आम बात है, HPV से कैंसर होना दुर्लभ है। HPV से ज्यादा संक्रमित होने वाले क्रोनिक संक्रमण के मरीज में कैंसर होने का खतरा ज्यादा होता है। संक्रमण कैंसर का रूप तब ले सकते हैं, जब HPV अपना जेनेटिक मैटेरियल मानव के जेनेटिक मैटेरियल में मिला देते हैं, जिससे होस्ट सेल की ट्यूमर को दबाने की प्रक्रिया में छेड़छाड़ हो जाती है।
सर्वाइकल कैंसर के अलावा, HPV मुंह, गला, पेनिस, एनस, वल्वा और वजाईना के कैंसर के भी कारण बनते हैं।
ह्यूमन T सेल लिंफोट्रोपिक वायरस टाइप 1(HTLV-1)
ह्यूमन T सेल लिंफोट्रोपिक वायरस टाइप 1(HTLV-1) एक धीमी गति से बदलने वाला RNA रेट्रोवायरस है, जो T–सेल नाम की सफेद रक्त कोशिकाओं को प्रभावित करते हैं।
इस वायरस से कई बीमारियां पैदा होती हैं, जैसे एडल्ट T– सेल ल्यूकेमिया, HTLV–1 से संबंधित मांसपेशियों के रोग, पॉलीमायोसिटिस, आर्थ्रोपैथी, HTLV-1 (IDH) से संबंधित इंफेक्टिव डर्मेटाइटिस, श्रोगेन सिन्ड्रोम और फेशियल नर्व पैरालिसिस।
यह शारीरिक संबंध, खून के ट्रांसफ्यूजन, प्रसव के दौरान और मां के दूध से फैल सकता है।
भले ही यह संक्रमण धीमी गति से बढ़ता है, लेकिन जब ट्यूमर बनना शुरु होता है तो यह तेज़ी से बढ़ने लगता है। HTLV-1 के कैंसर पैदा करने की प्रक्रिया इतनी स्पष्ट नहीं है। ऐसा माना जाता है कि यह कई जेनेटिक बदलावों से गुजरता है जो कई वायरल पदार्थ छोड़ते हैं जिनसे कैंसर होता है।
इप्सटेन बार वायरस (EBV)
इप्सटेन बार वायरस (EBV) जिसे ह्यूमन हर्पीस वायरस टाइप 4 (HHV-4) भी कहते हैं, कैंसर पैदा करने वाले वायरस में इस वायरस पर सबसे अच्छे तरीके से अध्ययन किया गया है। आमतौर पर यह संक्रमित मोनोन्यूक्लियोसिस की वजह बनते हैं। यह वायरस बिना किसी लक्षण के क्रोनिक संक्रमण भी कर सकते हैं।
EBV मुख्य रूप से B–सेल को निशाना बनाती हैं, लेकिन यह ऊपरी पाचन तंत्र के एपीथेलियल कोशिकाओं को भी संक्रमित कर सकती हैं। मुख्य रूप से यह ओरोफेरेंजियल कैविटी को संक्रमित करता है।
EBV आमतौर पर चूमने, खांसने, छींकने, जूठा पेय पदार्थ पीने से, एक ही बर्तन में खाने से, खून चढ़ाने से, या इंट्रायूटरिन ट्रांसमिशन(काफी कम) से फैलता है।
EBV बर्किट लिंफोमा, हॉजकिन लिंफोमा, ट्रांसप्लांट के बाद लिंफोप्रोलीफरेटिव डिसऑर्डर, नेज़ोफ़ेरिंजियल कार्सिनोमा, पेट के कैंसर आदि से संबंधित होते हैं।
वायरस से जुड़े हुए कैंसर से कैसे बचाव किया जा सकता है?
कैंसर में वायरस की भूमिका समझने की वजह से इसके बचाव की कई रणनीति का विकास हुआ है जैसे –
वैक्सीनेशन
सबसे पहली रणनीति है वैक्सीनेशन।
HBV और HPV के लिए वैक्सीनेशन मौजूद हैं। बाकी के वायरस जैसे EBV की वैक्सीन की खोज अभी जारी है।
HPV वैक्सीनेशन से लगभग 90% तक के HPV संबंधित कैंसर के मामलों से बचा जा सकता है। इन वैक्सीनेशन को एक श्रृंखला में दिया जाता है और ये दोनों लिंग के लोगों में दिया जा सकता है।

कई विवाद और दाम संबंधी कारणों से HPV वैक्सीन भारत में व्यापक इम्यून शेड्यूल का हिस्सा नहीं बन पाया है। फिर भी इसे छोटी बच्चियों को देने के लिए सुरक्षित माना गया है।
HBV वैक्सीनेशन होने से क्रोनिक वायरल संक्रमण, खराब लिवर और लिवर कैंसर का होना कम पाया गया है।
HBV वैक्सीनेशन भारत के व्यापक इम्यून शेड्यूल का हिस्सा है। वैक्सीन मात्र संक्रमण से बचाती है, मौजूदा संक्रमण को ठीक नहीं करती या रोक नहीं सकती; यह काम नहीं करती अगर इंसान पहले से ही कैंसर को बढ़ाने वाले वायरस के सम्पर्क में आ चुका है। इसलिए, इंसान के यौन रूप से सक्रिय होने से पहले ही वैक्सीन दे देनी चाहिए।
कुछ कारण, जैसे प्राथमिक वायरल संक्रमण और उनसे संबंधित ट्यूमर, वैक्सीन लगाने की लागत, से विकसित होने वाले देशों में वैक्सीन लगाने की सहजता प्रभावित होती है।
स्क्रीनिंग
कुछ वायरस संबंधित कैंसर जैसे वे जो HPV, HBV, HCV के कारण होते हैं उनकी जल्दी पहचान कर ली जाती है क्योंकि इनकी समय सीमा ज्यादा होती है और कैंसर के पहले होने वाले घाव मौजूद रहते हैं जो समय के साथ शुरुआती ट्यूमर में बदल जाते हैं।
HPV से होने वाले सर्वाइकल कैंसर की स्क्रीनिंग (HPV DNA टेस्टिंग, PAP स्मीयर) और HBV और HCV से होने वाले लिवर कैंसर की स्क्रीनिंग (लिवर का अल्ट्रासाउंड और AFP जैसी खून की जांच) एक मानक अभ्यास है।
इन वायरस की स्क्रीनिंग करने के लिए इम्यूनो वाईरोलॉजीकल टेस्ट और अन्य टेस्ट का इस्तेमाल किया जा सकता है। इससे कैंसर की पहचान जल्दी होने में मदद मिलती है जिससे अच्छा इलाज होने की संभावना बढ़ जाती है।
प्रिवेंटिव ओंकोलॉजी
कुछ जेनेटिक टेस्ट उपलब्ध हैं जो ऐसे जीन का पता लगाते हैं जिनसे ये पता चलता है कि आप कैंसर के प्रति कितने संवेदनशील हैं l इन टेस्ट के बाद अगर किसी इंसान में ऐसी जीन पाई जाती है तो उनकी जेनेटिक काउंसिलिंग करवानी चाहिए जिससे वे अपनी दिनचर्या और बाकी की ऐसी परिस्थितियों को संभाल कर चले जिनसे कैंसर होने का खतरा बढ़ता है।
बाकी के बचाव के तरीके इस प्रकार हैं
- सुरक्षित यौन संबंध बनाएं, जैसे कंडोम का इस्तेमाल करें, जिससे वायरस सेक्सुअली न फैले।
- गैर कानूनी दवाइयों का इस्तेमाल न करें, सुई या अन्य उपकरण न शेयर करें, या कोई ऐसा निजी सामान न शेयर करें, जिसमें खून का इस्तेमाल हुआ हो।
कैंसर के पैदा होने के कई कारण होते हैं। इसलिए, कैंसर का होना इस बात पर निर्भर करता है कि ये कारण आपस में मिल कर कैसे प्रभाव डालते हैं। ये कारण शारीरिक, रसायनिक या जैविक हो सकते हैं। इसलिए, मात्र वैक्सीन से वायरल संक्रमण दूर करके कैंसर को खत्म करना पर्याप्त नहीं होता है। कैंसर से बचाव करने के लिए बाकी के जोखिम भरे कारकों का भी प्रबंध करना चाहिए।

