तम्बाकू के सेवन से लेकर आनुवंशिकी तक, कैंसर से जुड़े विभिन्न कारक हैं। ये जीवन शैली, पर्यावरण या व्यावसायिक परिवर्तनों से प्रभावित हो सकते हैं। ऐसा एक कारक, जिसे विभिन्न प्रकार के कैंसर के साथ जोड़ा जाता है, ह्युमैन पैपिलोमावायरस है।
HPV (ह्युमैन पैपिलोमावायरस) 200 से अधिक वायरस का एक समूह है जो त्वचा और म्यूकस झिल्ली की कोशिकाओं को संक्रमित करता है। रोग नियंत्रण और रोकथाम केंद्र (सीडीसी) के अनुसार, HPV सबसे आम यौन संचारित संक्रमण है, और लगभग यौन रूप से सक्रिय पुरुष या महिलाओं को अपने जीवन में इसका सामना करना पड सकता है, और कुछ बार-बार संक्रमित हो सकते हैं।

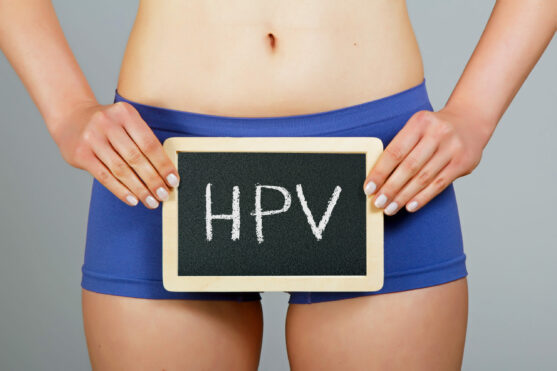
कई HPV प्रकार के संक्रमण किसी भी समस्या का कारण नहीं बनते हैं, और आमतौर पर, वायरस का पता चलने के बाद कुछ महीनों के भीतर साफ हो जाता है। आमतौर पर, यह दो वर्षों के भीतर लगभग 90 प्रतिशत तक हट जाता है।
कम जोखिम वाले एचपीवी – आमतौर पर इसमें कोई बीमारी नहीं होती है, लेकिन कुछ कम जोखिम वाले एचपीवी प्रकार जननांगों, मुंह, गुदा, गले में या उसके पास मौसा (वार्ट) हो सकते हैं।
उच्च जोखिम वाले एचपीवी – ये एचपीवी प्रकार आमतौर पर बने रहते हैं और विभिन्न प्रकार के कैंसर पैदा कर सकते हैं, जिसमें गर्भाशय ग्रीवा का कैंसर भी शामिल है। लगभग 14 उच्च-जोखिम वाले एचपीवी प्रकार हैं, जिनमें से अधिकांश कैंसर के लिए एचपीवी 16 और एचपीवी 18 जिम्मेदार होते हैं। ये दो प्रकार (16 और 18) सर्वाइकल कैंसर के 70 प्रतिशत और गर्भाशय ग्रीवा में पूर्व-कैंसर के विकास का कारण बनते हैं।
एचपीवी को विभिन्न प्रकार के कैंसर से जोड़ा गया है, जिसमें गर्भाशय ग्रीवा, योनिमुख, योनि, लिंग, गले और मलद्वार शामिल हैं।
जैसा कि ऊपर कहा गया है, एचपीवी संक्रमण सामान्य हैं और अधिकांश संक्रमण लंबे समय तक नहीं रहता है, क्योंकि शरीर की प्रतिरक्षा प्रणाली इससे लड़ सकती है। लेकिन, कुछ महिलाओं में, संक्रमण रह सकता है और गर्भाशय ग्रीवा के कैंसर के विकास के जोखिम को बढ़ा सकता है। एचपीवी के कुछ जोखिम कारक हैं –
सर्वाइकल कैंसर (Cervical Cancer) गर्भाशय ग्रीवा की सतह परत की कोशिकाओं से शुरू होता है, जो गर्भाशय का निचला हिस्सा होता है जो योनि में खुलता है।
जबकि, अधिकांश HPV प्रकार प्रतिरक्षा प्रणाली द्वारा हट जाते हैं, कुछ प्रकार वर्षों तक जीवित रह सकते हैं। सामान्य कोशिकाओं के साथ ओवरटाइम एक्सपोजर एक वायरल संक्रमण के साथ शुरू हो सकता है, और अंततः वे अनिश्चित परिवर्तन विकसित कर सकते हैं।
इस स्थिति को ग्रीवा इंट्राएपिथेलियल नियोप्लाजिया (Intraepithelial Neoplasia) के रूप में जाना जाता है जो, आमतौर पर समय के साथ चली जाती है। लेकिन, कुछ मामलों में, यह आक्रामक सर्वाइकल कैंसर में प्रगति कर सकता है।
HPV टीकाकरण एचपीवी 16 और 18 दोनों के खिलाफ काम करते हैं, जो कि 70 प्रतिशत से अधिक सर्वाइकल कैंसर के मामलों का कारण बनने वाले प्रकार हैं। भारत में दो सामान्य एचपीवी टीका करण गार्दासिल (जो एचपीवी 16 और 18 के खिलाफ काम करता है) और गर्भाशय ग्रीवा (एचपीवी 6, 11, 16 और 18 के खिलाफ काम करता है) हैं। विशेष रूप से, एचपीवी 6 और 11 कम जोखिम वाले एचपीवी के कारण होने वाले जननांग मौसा के 90 प्रतिशत से अधिक से जुड़े हुए हैं।
HPV के संपर्क में आने से पहले ये टीके अच्छे तरीके से काम करते हैं। इसलिए 9-14 वर्ष के बीच की लड़कियों के लिए टीकाकरण की सलाह दी जाती है, जब तक वह कोई यौन गतिविधि शुरू न करें।
23 वर्ष से अधिक आयु की महिलाओं के लिए, आमतौर पर एचपीवी टीकाकरण की सिफारिश नहीं की जाती है, क्योंकि ये महिलाएं पहले से ही एचपीवी से संक्रमित होती हैं और टीका इसपर काम नहीं करता हैं।
गर्भाशय ग्रीवा के कैंसर की जांच में उन महिलाओं में कैंसर और कैंसर की स्थिति का परीक्षण किया जाता है, जिनमें कोई लक्षण नहीं होते हैं और वे पूरी तरह से स्वस्थ होते हैं। कैंसर को विकसित होने के लिए कई साल लग सकते हैं, इनका जल्दी पता स्क्रीनिंग की मदद से लगाया जाता है और आसानी से इलाज किया जा सकता है। स्क्रीनिंग से कैंसर के शुरुआती चरण का पता लगाने में मदद मिल सकती है, जिसके परिणामस्वरूप उच्च इलाज की क्षमता होती है।
WHO की सिफ़ारिशें के अनुसार, 30 वर्ष की आयु से ऊपर और बाद में नियमित रूप से प्रत्येक महिला के लिए स्क्रीनिंग की सलाह दी जाती है। एचआईवी ग्रस्त और यौन रूप से सक्रिय रहने वाली महिलाओं के लिए, उनकी एचआईवी स्थिति का पता चलते ही स्क्रीनिंग की सलाह दी जाती है।
पूर्व-कैंसर के विकास के उपचार के लिए, डब्ल्यूएचओ ने क्रायोथेरेपी (गर्भाशय ग्रीवा में असामान्य कोशिकाओं को जमने और मारने के लिए एक रसायन का) और लूप इलेक्ट्रोसर्जिकल एक्सिशन (Electrosurgical Excision) प्रोसीजर (एलईईपी – तार की एक लूप के माध्यम से हल्के विद्युत प्रवाह का उपयोग करना, गर्भाशय ग्रीवा में असामान्य कोशिकाओं को निकालना)। कैंसर के बढ़ने पर आपके उपचार करने वाले डॉक्टर के साथ आगे की चर्चा की जाती है।
पीएपी परीक्षण ग्रीवा के कैंसर के लिए आमतौर पर अनुशंसित स्क्रीनिंग टेस्ट है। पीएपी परीक्षण से यह साफ तौर पर नहीं पता चलता है कि आपको एचपीवी संक्रमण है लेकिन, गर्भाशय ग्रीवा की कोशिकाओं में असामान्य परिवर्तन का संकेत हो सकता है जो एचपीवी के कारण हो सकता है।
एचपीवी परीक्षण का उपयोग पीएपी परीक्षण के साथ किया जा सकता है, और इसका उपयोग एचपीवी प्रकारों की तलाश के लिए किया जाता है जो गर्भाशय ग्रीवा के कैंसर का सबसे अधिक कारण होते हैं। आपका डॉक्टर एचपीवी परीक्षण की सिफारिश कर सकता है यदि –
हर तीन साल में पीएपी परीक्षण की सलाह दी जाती है
पीएपी परीक्षण और एचपीवी परीक्षण हर पांच साल (सबसे अनुशंसित) या तीन साल में एक बार पीएपी परीक्षण की सलाह दी जाती है
यदि पिछले परीक्षण के परिणाम सामान्य (नेगेटिव) थे, और पिछले 10 वर्षों में कोई पूर्व-कैंसर नहीं पाया गया, तो परीक्षण की सलाह नहीं दी जाती है। हालिया परीक्षा परिणाम पांच साल के भीतर होने चाहिए।
जिन महिलाओं को प्री-कैंसर हुआ है और उनका इलाज किया गया है, उन्हें सर्वाइकल प्री-कैंसर के इलाज के बाद 20 साल तक नियमित जांच की सलाह दी जाती है।
जब तक सर्वाइकल प्री-कैंसर या कैंसर के इलाज के लिए सर्जरी नहीं की जाती तब तक परीक्षण की सिफारिश नहीं की जाती है।
जिन महिलाओं ने पहले ही एचपीवी टीका करण लिया है, उन्हीं दिशा निर्देशों का पालन किया जा सकता है।
प्रारंभिक चरण के ग्रीवा कैंसर के पहले पहचान योग्य लक्षणों में शामिल हैं –
गर्भाशय ग्रीवा के कैंसर का निदान करने के लिए एक हिस्टोपैथोलॉजिकल (Histopathological) परीक्षा की आवश्यकता होती है और डॉक्टर जांच के लिए संदिग्ध वृद्धि (यदि कोई हो) का एक छोटा सा टुकड़ा लेंगे। ट्यूमर के आकार और कैंसर के फैलने की सीमा के आधार पर कैंसर का मंचन किया जाता है। सर्वाइकल कैंसर का उपचार चरण और विकल्प पर निर्भर करता है जिसमें सर्जरी, कीमोथेरेपी और रेडियो थेरेपी शामिल हो सकते हैं।
కీమోథెరపీ కోసం క్యాన్సర్ రోగులు ఎలాంటి దుస్తులు ధరించాలో తెలుసా? ఈ ఆర్టికల్లో, క్యాన్సర్ రోగులకు కీమోథెరపీని సౌకర్యవంతంగా పొందడంలో సహాయపడే దుస్తుల జాబితాను అందించాము.
ఈ కథనం మీ క్యాన్సర్ రకానికి సరైన క్యాన్సర్ వైద్యుడిని కనుగొనడానికి 6-దశల గైడ్ను వివరిస్తుంది.
तंबाकू का सेवन गुटका, जर्दा, पैन मसाला आदि के रूप में करना सिर और गले के कैंसर का मुख्य कारण…
నోటి పుండ్లతో బాధపడుతున్న క్యాన్సర్ రోగులకు క్యాన్సర్ చికిత్సలో ఉన్నప్పుడు తీసుకోవాల్సిన 12 ఉత్తమ ఆహారాలు.
క్యాన్సర్కు కారణమయ్యే 6 జీవనశైలి కారకాలు గురించి ఈ కథనంలో వివరంగా ఇవ్వబడ్డాయి. అవి ఏమిటో తెలుసుకోండి!
शोध की मानें तो न्यूज़पेपर प्रिंट करने में जो स्याही का इस्तेमाल होता है उसमें ऐसे केमिकल होते हैं जो…